โดย...นพ.กรณ์ ปองจิตธรรม
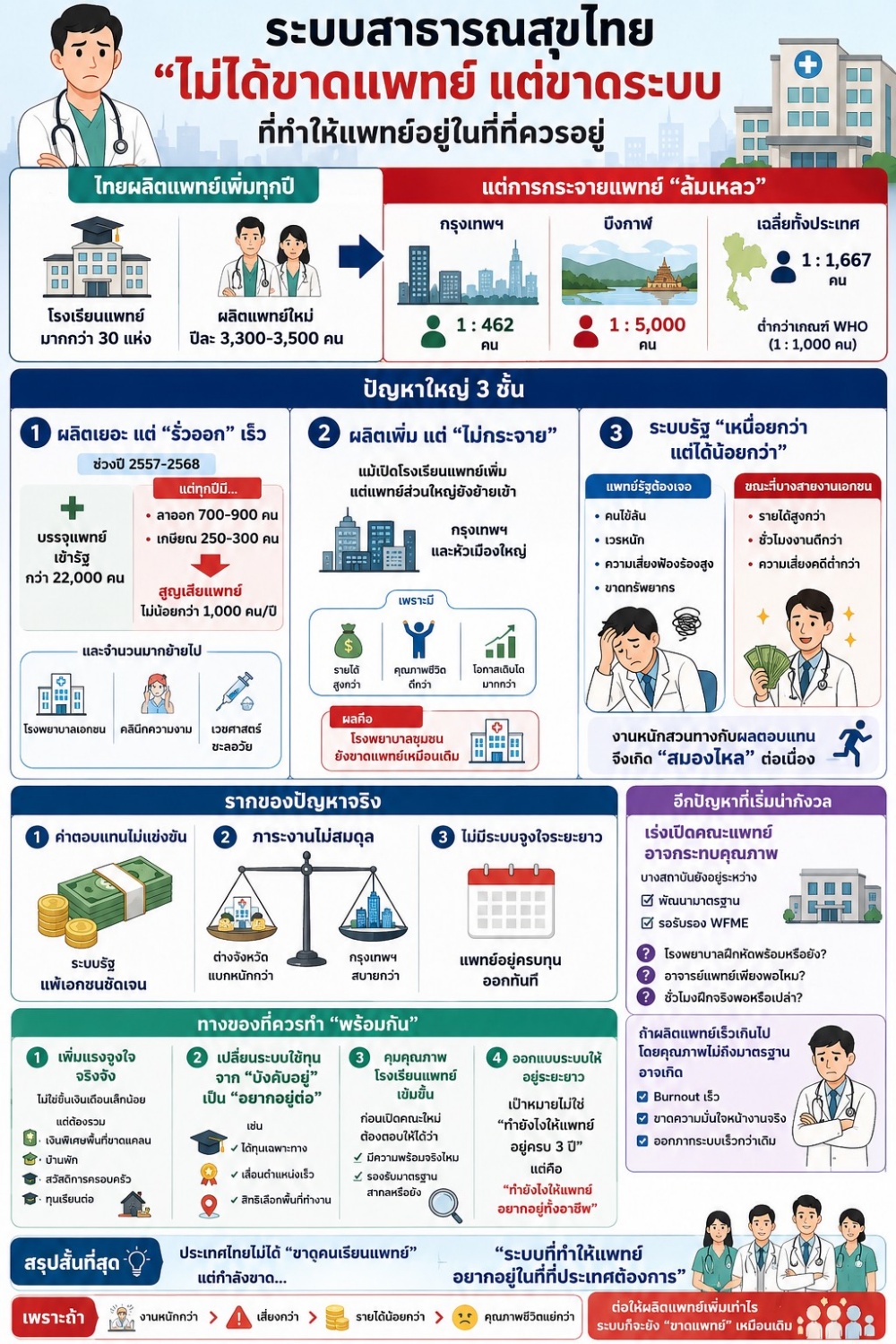
มีคำถามที่ผู้บริหารกระทรวงสาธารณสุขตอบไม่ได้อย่างตรงไปตรงมาว่า ในเมื่อไทยมีโรงเรียนแพทย์ “มากกว่า 30 แห่ง” และผลิตแพทย์ใหม่ “3,300 ถึง 3,500 คน ต่อปี” แต่ทำไมจังหวัดบึงกาฬยังมีแพทย์เพียง 1 คนต่อประชากร 5,000 คน ในขณะที่กรุงเทพฯ มีแพทย์ 1 คนต่อประชากร 462 คน และทำไมภาพรวมของประเทศยังมีแพทย์เพียง 1 คนต่อประชากร 1,667 คน ซึ่งต่ำกว่าเกณฑ์ขั้นต่ำขององค์การอนามัยโลกที่กำหนดไว้ที่ 1 ต่อ 1,000
คำตอบไม่ได้อยู่ที่จำนวนการผลิต แต่อยู่ที่ระบบที่พังทลายหลังจากการผลิตเสร็จแล้ว
ปัญหาชั้นแรก ผลิตเยอะแต่รั่วออกเร็ว
ในช่วงปี 2557 ถึง 2568 มีแพทย์บรรจุเข้าระบบรัฐรวมกว่า 22,000 คน แต่ในขณะเดียวกัน ระบบกลับต้องเผชิญกับภาวะสมองไหลที่รุนแรงขึ้น โดยมีแพทย์ลาออกจากระบบเฉลี่ยสูงถึงปีละ 700 ถึง 900 คน เมื่อรวมกับยอดการเกษียณอายุอีกปีละประมาณ 250 ถึง 300 คน ทำให้แต่ละปีระบบสาธารณสุขรัฐต้องสูญเสียบุคลากรไปไม่น้อยกว่า 1,000 คน ตัวเลขนี้ยังไม่รวมกลุ่มแพทย์ที่ตัดสินใจหันหลังให้โรงพยาบาลรัฐเพื่อเข้าสู่ภาคเอกชนและคลินิกความงามทันทีที่พ้นภาระใช้ทุน ซึ่งหากนับรวมความสูญเสียที่แท้จริงจะพบว่าสูงกว่าตัวเลขรายงานอย่างเป็นทางการอย่างน่าตกใจ
รากของปัญหาอยู่ที่โครงสร้างการใช้ทุนที่ออกแบบมาตั้งแต่ยุคที่แพทย์หายากและเงินเดือนรัฐยังพอแข่งขันกับเอกชนได้ ปัจจุบันแพทย์จบใหม่ต้องใช้ทุน 3 ปีในโรงพยาบาลรัฐที่ส่วนใหญ่อยู่ต่างจังหวัด ด้วยเงินเดือนและค่าตอบแทนที่ต่างจากรายได้ในคลินิกเอกชนหรือคลินิกความงามในกรุงเทพฯ หลายเท่าตัว เมื่อครบ 3 ปี แพทย์ส่วนใหญ่จึงออกจากระบบทันที ไม่ใช่เพราะขาดอุดมการณ์ แต่เพราะระบบไม่ได้ออกแบบมาเพื่อให้พวกเขาอยากอยู่
ปัญหาชั้นที่ 2 ผลิตเพิ่มแต่ไม่ได้แก้การกระจาย
ปัจจุบันประเทศไทยมีสถาบันผลิตแพทย์ที่ได้รับการรับรองจากแพทยสภาเพิ่มขึ้นเป็น 32 แห่ง โดยส่วนใหญ่เป็นสถาบันของรัฐและมีการขยายตัวของภาคเอกชน ซึ่งในปี 2569 นี้ มีสถาบันที่ดำเนินการผลิตและส่งมอบบัณฑิตแพทย์เข้าสู่ระบบรวมแล้วกว่า 30 แห่ง คิดเป็นจำนวนแพทย์จบใหม่สูงถึงปีละ 3,300 ถึง 3,500 คน อย่างไรก็ตาม การเร่งขยายจำนวนสถาบันผลิตแพทย์กลับไม่ได้ช่วยแก้ปัญหาการกระจายตัวของกำลังคนอย่างที่ควรจะเป็น เนื่องจากแพทย์ที่จบจากสถาบันในส่วนภูมิภาคส่วนใหญ่ยังคงตัดสินใจย้ายเข้าสู่กรุงเทพฯ และหัวเมืองใหญ่ทันทีที่พ้นภาระการใช้ทุน เพื่อแสวงหาความก้าวหน้าทางวิชาชีพและคุณภาพชีวิตที่ดีกว่า
ยิ่งไปกว่านั้น การเปิดสถาบันผลิตแพทย์ใหม่ในมหาวิทยาลัยที่อาจยังไม่มีฐานทางวิชาการและโรงพยาบาลฝึกหัดที่เข้มแข็งเพียงพอ ยังคงเป็นประเด็นที่สังคมและแพทยสภาต้องให้ความสำคัญอย่างยิ่ง โดยเฉพาะประเด็นเรื่องมาตรฐานสากลจากสถาบันรับรองมาตรฐานการศึกษาแพทยศาสตร์ (สมพ.) หรือเกณฑ์ WFME เนื่องจากในจำนวนสถาบันทั้งหมด ยังมีบางแห่งที่อยู่ในกระบวนการพัฒนาและรอการประเมินเพื่อรับรองมาตรฐานในระดับสากล ซึ่งส่งผลโดยตรงต่อความเชื่อมั่นของประชาชนต่อคุณภาพการรักษาและความเท่าเทียมของมาตรฐานการศึกษาแพทยศาสตร์ทั่วประเทศ คำถามที่แพทยสภาต้องตอบให้ชัดเจนคือในระหว่างที่กระบวนการรับรองยังไม่จบ แพทย์ที่จบออกมาจากสถาบันเหล่านั้นมีคุณภาพในระดับใด และประชาชนรู้หรือเปล่า
ปัญหาชั้นที่ 3 แพทย์ที่มีอยู่กำลังไหลออกสู่ตลาดที่ไม่ได้รักษาคนป่วย
สิ่งที่ไม่มีใครพูดถึงอย่างตรงไปตรงมาในวงนโยบายคือสัดส่วนของแพทย์ที่ออกจากระบบสาธารณสุขไปสู่คลินิกความงามและเวชศาสตร์ชะลอวัยที่เติบโตอย่างก้าวกระโดดในช่วง 10 ปีที่ผ่านมา "สิ่งที่น่ากังวลยิ่งกว่าคือความเหลื่อมล้ำของภาระความเสี่ยงทางกฎหมาย ในขณะที่แพทย์ในโรงพยาบาลรัฐต้องทำงานภายใต้ความกดดันและเสี่ยงต่อการถูกฟ้องร้องจากภาวะวิกฤตของโรค แต่ในทางกลับกัน ภาคส่วนของเวชศาสตร์ชะลอวัยและคลินิกความงามกลับกลายเป็น 'เซฟโซน' ในเชิงคดีความ เนื่องจากเป็นสาขาที่เน้นการเสริมสร้างและการป้องกันที่วัดผลได้ยากในระยะสั้น การพิสูจน์ความล้มเหลวของการรักษาในเชิงกฎหมายเพื่อฟ้องร้องแทบจะเป็นไปไม่ได้เลย สภาวะที่งานหนักและความเสี่ยงสูงในระบบรัฐ สวนทางกับงานที่เบากว่าและความเสี่ยงต่ำในภาคเอกชน จึงเป็นแรงผลักสำคัญที่ทำให้แพทย์ตัดสินใจทิ้งเสื้อกาวน์ในโรงพยาบาลรัฐไปอย่างง่ายดาย" ผลที่ตามมาสำหรับระบบสาธารณสุขของประเทศคือทรัพยากรมนุษย์ที่รัฐลงทุนผลิตมาด้วยเงินภาษีหลายล้านบาทต่อคนนั้น ถูกดูดออกจากการรักษาโรคจริงๆ
ขณะเดียวกัน กระทรวงสาธารณสุขคาดการณ์ว่าในปี 2569 จะมีผู้ป่วยเข้ารับบริการในโรงพยาบาลสังกัดกระทรวงสูงถึง 40.5 ล้านครั้งต่อปี เฉลี่ยคนละเกือบ 3 ครั้งต่อปี ในขณะที่จำนวนแพทย์ในระบบรัฐไม่ได้เพิ่มขึ้นในสัดส่วนที่ใกล้เคียงกัน นั่นหมายความว่าแพทย์ในโรงพยาบาลรัฐที่ยังอยู่ในระบบจะต้องแบกภาระที่หนักขึ้นเรื่อยๆ และนั่นคือแรงผลักให้แพทย์อีกคลื่นหนึ่งตัดสินใจออกจากระบบ!!!
รากของปัญหาที่แท้จริงคืออะไร
ถ้าจะวินิจฉัยระบบสาธารณสุขไทยอย่างตรงไปตรงมา ปัญหาไม่ได้อยู่ที่การขาดแคลนแพทย์ในเชิงตัวเลข แต่อยู่ที่ 3 สิ่งที่ซ้อนทับกันอยู่
สิ่งแรกคือโครงสร้างค่าตอบแทนที่ทำให้การอยู่ในระบบรัฐไม่คุ้มค่าในเชิงเศรษฐกิจ แพทย์ไม่ใช่นักบวช พวกเขามีภาระค่าใช้จ่ายส่วนตัวและครอบครัวเหมือนคนทั่วไป และเมื่อตลาดเอกชนเสนอรายได้ที่ต่างกันอย่างมีนัยสำคัญ การเลือกออกจากระบบรัฐเป็นการตัดสินใจที่สมเหตุสมผลอย่างยิ่ง
สิ่งที่ 2 คือโครงสร้างภาระงานที่ไม่สมดุลระหว่างกรุงเทพฯ กับต่างจังหวัด แพทย์ในโรงพยาบาลชุมชนต่างจังหวัดต้องดูแลผู้ป่วยหลากหลายสาขาในฐานะแพทย์ 1 หรือ 2 คนของโรงพยาบาล ในขณะที่แพทย์ในกรุงเทพฯ สามารถเชี่ยวชาญเฉพาะทางและทำงานในสภาพแวดล้อมที่มีทรัพยากรพร้อมกว่า ช่องว่างนี้ไม่ใช่แค่เรื่องเงิน แต่เป็นเรื่องคุณภาพชีวิตและพัฒนาการทางวิชาชีพที่แตกต่างกันอย่างสิ้นเชิง
สิ่งที่ 3 คือการขาดการวางแผนกำลังคนที่เชื่อมโยงกับความต้องการจริงของประชากรในแต่ละพื้นที่ การผลิตแพทย์ 3,000 คนต่อปีโดยไม่มีกลไกที่จูงใจให้พวกเขาไปอยู่ในพื้นที่ที่ขาดแคลนนั้นเปรียบเหมือนการเทน้ำลงในภาชนะที่รั่ว ยิ่งเทยิ่งมาก แต่ปัญหาก็ยังอยู่ที่เดิม
แล้วจะแก้อย่างไร
มาตรการที่ต้องทำมี 4 ชั้นที่ต้องเดินพร้อมกัน
ชั้นที่ 1 คือการปรับโครงสร้างค่าตอบแทนแพทย์ในระบบรัฐอย่างจริงจัง โดยเฉพาะแพทย์ที่ทำงานในพื้นที่ขาดแคลนและโรงพยาบาลชุมชน ต้องมีค่าตอบแทนพิเศษที่แข่งขันกับตลาดเอกชนได้ในระดับที่สมเหตุสมผล ไม่ใช่การขึ้นเงินเดือนฐานเล็กน้อยปีละครั้งตามระบบราชการ แต่คือแพ็คเกจที่รวมทั้งเงินเดือน ที่อยู่อาศัย สวัสดิการครอบครัว และทุนพัฒนาความเชี่ยวชาญที่จับต้องได้จริง ประเทศที่แก้ปัญหาการกระจายแพทย์ได้ดีอย่างนอร์เวย์และออสเตรเลียไม่ได้ทำสำเร็จด้วยการวิงวอนให้แพทย์เสียสละ แต่ทำสำเร็จด้วยการทำให้การทำงานในพื้นที่ห่างไกลคุ้มค่าทางเศรษฐกิจ
ชั้นที่ 2 คือการขยายระยะเวลาใช้ทุนสำหรับแพทย์ที่เลือกทำงานในพื้นที่ขาดแคลน แลกกับสิทธิประโยชน์ที่ดีกว่า เช่น ทุนเรียนต่อเฉพาะทาง การเลื่อนตำแหน่งเร็วขึ้น และสิทธิ์เลือกสถานที่ทำงานหลังครบกำหนด แทนการบังคับใช้ทุนแบบเดิมที่ทำให้แพทย์รู้สึกว่ากำลังรอวันนับถอยหลังจนครบสัญญา
ชั้นที่ 3 คือการทบทวนนโยบายการเปิดโรงเรียนแพทย์ใหม่อย่างเร่งด่วน ก่อนอนุมัติให้มหาวิทยาลัยใดเปิดคณะแพทยศาสตร์ ต้องผ่านการประเมินอิสระว่ามีโรงพยาบาลฝึกหัดที่ได้มาตรฐาน มีอาจารย์แพทย์เพียงพอ และมีแผนชัดเจนว่าแพทย์ที่จบออกมาจะไปอยู่ที่ไหนในระบบ ไม่ใช่เปิดเพื่อตอบสนองความต้องการของมหาวิทยาลัยที่อยากมีคณะแพทย์เพราะมันเพิ่มชื่อเสียงและรายได้ค่าเล่าเรียนที่สูง
ชั้นที่ 4 ซึ่งเป็นเรื่องที่ไม่มีใครอยากพูดแต่ต้องพูดคือการพิจารณาว่าควรมีกลไกอะไรที่ทำให้แพทย์ที่รัฐลงทุนผลิตมาด้วยเงินภาษีนั้นมีภาระผูกพันกับระบบสาธารณสุขในระยะยาวมากกว่า 3 ปี ไม่ใช่ด้วยการบังคับ แต่ด้วยการออกแบบระบบที่ทำให้การอยู่ในระบบรัฐตลอดอาชีพการงานเป็นทางเลือกที่น่าดึงดูด ไม่ใช่ทางเลือกที่คนเลือกเพราะไม่มีทางออกอื่น
บทสรุป ปัญหาไม่ได้อยู่ที่จำนวนแพทย์ แต่อยู่ที่ระบบที่ไม่สามารถรักษาแพทย์ไว้ในที่ที่ประเทศต้องการ
ในขณะที่นโยบายรัฐยังคงมุ่งแก้ปัญหาด้วยการผลิตแพทย์เพิ่ม ปัญหาที่แท้จริงคือการออกแบบระบบที่ทำให้การทำงานในพื้นที่ขาดแคลนนั้นไม่ใช่การลงโทษแต่เป็นโอกาส และทำให้การอยู่ในระบบสาธารณสุขของรัฐตลอดอาชีพการงานนั้นเป็นทางเลือกที่สมเหตุสมผลในเชิงเศรษฐกิจและคุณภาพชีวิต
ถ้าไม่แก้ที่โครงสร้าง
ตัวเลขการผลิตโดยละเลยการควบคุมคุณภาพอย่างเข้มงวดกำลังกลายเป็นระเบิดเวลาลูกใหม่ของระบบสาธารณสุข การเร่งเปิดคณะแพทยศาสตร์ในมหาวิทยาลัยที่ขาดความพร้อม ทั้งในแง่ของอาจารย์แพทย์ผู้เชี่ยวชาญและจำนวนผู้ป่วยในโรงพยาบาลฝึกหัดที่หลากหลายเพียงพอ ย่อมส่งผลโดยตรงต่อทักษะและประสบการณ์ของแพทย์จบใหม่
หากเราผลิตแพทย์ที่ 'ทำได้เพียงตรวจ' แต่ 'รักษาไม่เป็น' หรือขาดความมั่นใจในการตัดสินใจในภาวะวิกฤตเนื่องจากชั่วโมงบินในขณะเรียนไม่เพียงพอ สุดท้ายแพทย์เหล่านี้จะยิ่งเกิดภาวะ Burnout ได้ง่ายเมื่อต้องเผชิญกับหน้างานจริงในโรงพยาบาลห่างไกล และนั่นจะเป็นอีกหนึ่งแรงผลักให้พวกเขาเดินออกจากระบบรัฐไปสู่สาขาที่ปลอดภัยกว่าอย่างรวดเร็ว การผลิตแพทย์ที่ด้อยคุณภาพจึงไม่ใช่วิธีการแก้ปัญหาขาดแคลน แต่เป็นการซ้ำเติมวิกฤตศรัทธาในระบบสาธารณสุขที่ประชาชนระดับฐานรากต้องแบกรับความเสี่ยงนี้ไว้เอง



